Artritis psoriatica is een type artritis dat treft sommige mensen met de huidaandoening psoriasis. Het zorgt er meestal voor dat aangetaste gewrichten gezwollen, stijf en pijnlijk worden.
Net als psoriasis is artritis psoriatica een langdurige aandoening die steeds erger kan worden. Als het ernstig is, bestaat het risico dat de gewrichten permanent beschadigd of vervormd raken en kan een operatie nodig zijn.
Maar als artritis psoriatica vroeg wordt gediagnosticeerd en behandeld, kan de progressie worden vertraagd en kan permanente gewrichtsschade worden voorkomen of tot een minimum worden beperkt.
Symptomen van artritis psoriatica
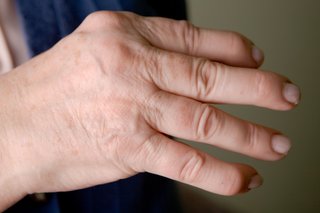
Artritis psoriatica kan pijn, zwelling en stijfheid veroorzaken in elk gewricht in het lichaam, maar het treft vaak de knieën, enkels, handen en voeten
De ernst van de aandoening kan aanzienlijk verschillen van persoon tot persoon. Sommige mensen hebben ernstige problemen met veel gewrichten, terwijl anderen slechts milde symptomen opmerken in 1 of 2 gewrichten.
Er kunnen momenten zijn dat uw symptomen verbeteren (bekend als remissie) en perioden waarin ze erger worden (bekend als opflakkeringen of terugvallen).
Terugval kan erg moeilijk te voorspellen zijn, maar kan vaak met medicijnen worden beheerd als ze zich voordoen.
Wanneer medisch advies inwinnen
Ga naar een huisarts als u aanhoudende pijn, zwelling of stijfheid in uw gewrichten heeft – zelfs als bij u geen diagnose van psoriasis is gesteld.
Als bij u psoriasis is vastgesteld, moet u minstens één keer per jaar een controle ondergaan om uw toestand te controleren. Zorg ervoor dat u de arts laat weten of u problemen heeft met uw gewrichten.
Oorzaken van artritis psoriatica
Bijna 1 op de 3 mensen met psoriasis heeft ook artritis psoriatica.
Het ontwikkelt zich meestal 5 tot 10 jaar nadat psoriasis is vastgesteld, hoewel sommige mensen problemen kunnen hebben met hun gewrichten voordat ze huidgerelateerde symptomen opmerken.
Net als psoriasis wordt gedacht dat artritis psoriatica optreedt als gevolg van het feit dat het immuunsysteem ten onrechte gezond weefsel aanvalt.
Maar het is niet duidelijk waarom sommige mensen met psoriasis artritis psoriatica ontwikkelen en anderen niet.
Diagnose van artritis psoriatica
Een huisarts kan je vragen een vragenlijst in te vullen om hem te helpen beslissen of je een verwijzing nodig hebt. Mensen met psoriasis moeten worden gevraagd dit elk jaar in te vullen.
Als de huisarts denkt dat u mogelijk artritis psoriatica heeft, moet hij u voor beoordeling doorverwijzen naar een reumatoloog (specialist in gewrichtsaandoeningen).
Een reumatoloog kan meestal artritis psoriatica diagnosticeren als u psoriasis en problemen met uw gewrichten heeft. Ze zullen ook proberen andere soorten artritis uit te sluiten, zoals Reumatoïde artritis en artrose.
Tests die u mogelijk moet helpen bij het bevestigen van een diagnose, zijn onder meer:
- bloedtesten om te controleren op tekenen van ontsteking in uw lichaam en de aanwezigheid van bepaalde antilichamen die bij andere soorten artritis worden aangetroffen
- röntgenstralen of scans van uw gewrichten
Behandeling voor artritis psoriatica
De behandeling van artritis psoriatica heeft tot doel:
- symptomen verlichten
- de progressie van de aandoening vertragen
- de kwaliteit van leven verbeteren
Meestal betekent dit dat u een aantal verschillende medicijnen moet proberen, waarvan sommige ook de psoriasis kunnen behandelen. Indien mogelijk dient u 1 geneesmiddel te gebruiken om zowel uw psoriasis als artritis psoriatica te behandelen.
De belangrijkste geneesmiddelen die worden gebruikt om artritis psoriatica te behandelen, zijn:
- niet-steroïde anti-inflammatoire geneesmiddelen (NSAID’s)
- corticosteroïden
- ziektemodificerende antireumatische geneesmiddelen (DMARD’s)
- biologische therapieën
Niet-steroïde anti-inflammatoire geneesmiddelen (NSAID’s)
Uw huisarts kan dit eerst voorschrijven niet-steroïde anti-inflammatoire geneesmiddelen (NSAID’s) om te zien of ze de pijn helpen verlichten en ontstekingen verminderen.
Er zijn 2 soorten NSAID’s en ze werken op enigszins verschillende manieren:
- traditionele NSAID’s, zoals ibuprofen, naproxen of diclofenac
- COX-2-remmers (vaak coxibs genoemd), zoals celecoxib of etoricoxib
Zoals alle geneesmiddelen kunnen NSAID’s bijwerkingen hebben. De arts zal proberen het risico te verkleinen door de laagst mogelijke dosis voor te schrijven die nodig is om uw symptomen onder controle te houden, gedurende een zo kort mogelijke tijd.
Maagproblemen, zoals buikpijn, indigestie en maagzweren zijn mogelijke bijwerkingen van NSAID’s.
Naast NSAID’s wordt vaak een geneesmiddel dat protonpompremmer (PPI) wordt genoemd, voorgeschreven om uw maag te beschermen door de hoeveelheid zuur die het produceert te verminderen.
Lees meer over de bijwerkingen van NSAID’s.
Als NSAID’s alleen niet helpen, kunnen sommige andere geneesmiddelen worden aanbevolen.
Corticosteroïden
Net als NSAID’s, corticosteroïden kan helpen pijn en zwelling te verminderen.
Als u een enkel ontstoken of gezwollen gewricht heeft, kan de arts het geneesmiddel rechtstreeks in het gewricht injecteren. Dit kan snelle verlichting bieden met minimale bijwerkingen, en het effect kan enkele weken tot enkele maanden aanhouden.
Corticosteroïden kunnen ook als tablet worden ingenomen, of als injectie in de spier, om veel gewrichten te helpen. Maar artsen zijn hier meestal voorzichtig mee, omdat het medicijn bij langdurig gebruik aanzienlijke bijwerkingen kan veroorzaken en psoriasis kan oplaaien als u ermee stopt.
Ziektemodificerende antireumatische geneesmiddelen (DMARD’s)
Disease-modifying anti-reumatic drugs (DMARD’s) zijn geneesmiddelen die de effecten blokkeren van de chemicaliën die vrijkomen wanneer uw immuunsysteem uw gewrichten aanvalt.
Ze kunnen uw symptomen verlichten en de progressie van artritis psoriatica vertragen. Hoe eerder u begint met het nemen van een DMARD, hoe effectiever het zal zijn.
Leflunomide is vaak het eerste geneesmiddel dat wordt gegeven voor artritis psoriatica, hoewel sulfasalazine of methotrexaat als alternatieven kunnen worden overwogen.
Het kan enkele weken of maanden duren voordat een DMARD werkt, dus het is belangrijk om het geneesmiddel te blijven gebruiken, zelfs als het in eerste instantie niet lijkt te werken.
Biologische behandelingen
Biologische behandelingen zijn een nieuwere vorm van behandeling voor artritis psoriatica. Mogelijk krijgt u een van deze behandelingen aangeboden als DMARD’s niet hebben gewerkt of niet geschikt zijn.
Biologische behandelingen werken door het stoppen van bepaalde chemicaliën in het bloed die het immuunsysteem activeren om de bekleding van de gewrichten aan te vallen.
Biologische geneesmiddelen die kunnen worden aanbevolen, zijn onder meer adalimumab, apremilast, certolizumab, etanercept en tofacitinib.
De meest voorkomende bijwerking van biologische behandelingen is een reactie in het gebied waar het geneesmiddel wordt geïnjecteerd, zoals roodheid, zwelling of pijn. Deze reacties zijn doorgaans niet ernstig.
Biologische behandelingen kunnen soms ook andere bijwerkingen veroorzaken, waaronder problemen met uw lever, nieren of bloedbeeld. Meestal moet u regelmatig bloed- of urinetests ondergaan om hierop te controleren.
Biologische behandelingen kunnen er ook voor zorgen dat u sneller infecties krijgt. Vertel het zo snel mogelijk aan een arts als u symptomen krijgt zoals keelpijn, koorts of diarree.
Biologische geneeskunde wordt meestal gedurende 3 maanden aanbevolen om te zien of het helpt. Als het effectief is, kan het worden voortgezet. Als het niet effectief is, kan de arts voorstellen om het medicijn te stoppen of over te schakelen op een alternatieve biologische behandeling.
Complementaire therapieën
Er is niet genoeg wetenschappelijk bewijs om te zeggen dat complementaire therapieën, zoals balneotherapie (baden in water dat mineralen bevat), werken bij de behandeling van artritis psoriatica.
Er is ook niet genoeg bewijs om het gebruik van een voedingssupplement als behandeling te ondersteunen.
Complementaire therapieën kunnen soms reageren met andere behandelingen, dus praat met een huisarts, specialist of apotheker als u erover denkt om er een te gebruiken.
Beheren van gerelateerde aandoeningen
Net als bij psoriasis en andere soorten inflammatoire artritis, is de kans groter dat u andere aandoeningen krijgt, zoals cardiovasculaire ziekte (HVZ) – als u artritis psoriatica heeft.
HVZ is de term die wordt gebruikt om aandoeningen te beschrijven die het hart of de bloedvaten aantasten, zoals hartziekte en beroerte.
Een arts moet elk jaar tests uitvoeren (zoals bloeddruk- en cholesteroltests), zodat hij kan controleren of u HVZ heeft en zo nodig aanvullende behandeling kan bieden.
U kunt uzelf ook helpen door:
- een goede balans hebben tussen rust en regelmatige lichamelijke activiteit
- afvallen, als u te zwaar bent
- niet roken
- alleen een matige hoeveelheid alcohol drinken
Lees er meer over leven met psoriasis en CVD voorkomen.
Uw zorgteam
Naast een huisarts en een reumatoloog mag u ook worden verzorgd door:
- een gespecialiseerde verpleegkundige – die vaak uw eerste aanspreekpunt zijn voor uw gespecialiseerde zorgteam
- een dermatoloog (huidspecialist) – wie zal verantwoordelijk zijn voor de behandeling van uw psoriasissymptomen
- een fysiotherapeut – die een oefenplan kan maken om uw gewrichten mobiel te houden
- een ergotherapeut – die eventuele problemen die u heeft met alledaagse activiteiten kan identificeren en manieren kan vinden om deze te overwinnen of te beheren
- een psycholoog – die psychologische ondersteuning kunnen bieden als u die nodig heeft