Stevens-Johnson-syndroom is een zeldzame maar ernstige aandoening die de huid, het slijmvlies, de geslachtsorganen en de ogen aantast.
Het slijmvlies is de zachte weefsellaag die het spijsverteringsstelsel van de mond naar de anus bekleedt, evenals het geslachtsorgaan (voortplantingsorganen) en de oogbollen.
Het Stevens-Johnson-syndroom wordt meestal veroorzaakt door een onvoorspelbare bijwerking op bepaalde medicijnen. Het kan soms ook worden veroorzaakt door een infectie.
Het syndroom begint vaak met griepachtige symptomen, gevolgd door een rode of paarse uitslag die zich verspreidt en blaren vormt. De aangetaste huid sterft uiteindelijk af en pelt af.
Stevens-Johnson-syndroom is een medisch noodgeval dat behandeling in het ziekenhuis vereist, vaak in intensieve zorg of een brandwondeneenheid.
De behandeling is erop gericht de onderliggende oorzaak te achterhalen, de symptomen onder controle te houden en complicaties te voorkomen.
Erythema multiforme is een vergelijkbare, maar minder ernstige huidreactie die meestal wordt veroorzaakt door een infectie, met name door herpesvirusinfecties, en luchtweginfecties.
Symptomen van het syndroom van Stevens-Johnson
Huidpijn is het meest voorkomende symptoom van het Stevens-Johnson-syndroom.
Griepachtige symptomen zijn meestal ook aanwezig tijdens de beginfase en kunnen zijn:
- algemeen onwel voelen
- een hoge temperatuur (koorts) van 38C (100,4F) of hoger
- een hoofdpijn
- gewrichtspijn
- een hoesten
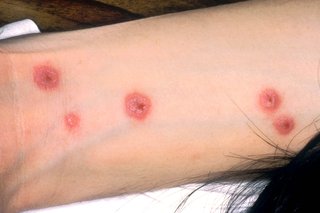
Na een paar dagen verschijnt er uitslag, die bestaat uit individuele onvolkomenheden die eruit kunnen zien als een doelwit: donkerder in het midden en lichter aan de buitenkant.
De uitslag jeukt meestal niet en verspreidt zich over een aantal uren of dagen.
Grote blaren ontstaan dan op de huid, die na het barsten pijnlijke zweren achterlaten.
Gezichtszwelling en gezwollen lippen bedekt met knapperige zweren zijn veel voorkomende kenmerken van het Stevens-Johnson-syndroom.
De slijmvliezen in uw mond, keel, ogen en geslachtsorganen kunnen ook blaren en zweren krijgen.
Dit kan slikken pijnlijk maken en tot ernstige problemen leiden, zoals uitdroging.
Het oppervlak van de ogen kan soms ook worden aangetast, wat hoornvlieszweren en zichtproblemen kan veroorzaken als het niet snel wordt behandeld.
Oorzaken van het Stevens-Johnson-syndroom
Bij kinderen wordt het Stevens-Johnson-syndroom meestal veroorzaakt door een virale infectie, zoals:
- bof
- griep
- herpes-simplex-virus, dat veroorzaakt koortsblaasjes
- Coxsackie-virus, dat veroorzaakt Ziekte van Bornholm
- Epstein-Barr-virus, dat veroorzaakt klierkoorts
Minder vaak kunnen bacteriële infecties ook het syndroom veroorzaken.
Bij volwassenen wordt het Stevens-Johnson-syndroom vaak veroorzaakt door een bijwerking van medicijnen.
De geneesmiddelen die het Stevens-Johnson-syndroom het vaakst veroorzaken, zijn:
- allopurinol
- carbamazepine
- lamotrigine
- nevirapine
- de ‘oxicam’-klasse van ontstekingsremmende geneesmiddelen (inclusief meloxicam en piroxicam)
- fenobarbital
- fenytoïne
- sulfamethocazol en andere sulfa-antibiotica
- sertraline
- sulfasalazine
Het is belangrijk om te benadrukken dat het Stevens-Johnson-syndroom zeldzaam is en dat het algemene risico om het syndroom te krijgen laag is, zelfs voor mensen die deze geneesmiddelen gebruiken.
Risicofactoren
Risicofactoren voor het Stevens-Johnson-syndroom kunnen zijn:
- virale infecties – zoals herpes, hepatitis, viraal longontsteking of HIV
- een verzwakt immuunsysteem – als gevolg van HIV of AIDSauto-immuunziekten, zoals lupus, of bepaalde behandelingen, zoals chemotherapie en orgaantransplantaties
- een voorgeschiedenis van het Stevens-Johnson-syndroom – als het syndroom eerder werd veroorzaakt door medicatie, loopt u het risico dat het opnieuw optreedt als u dezelfde medicatie opnieuw gebruikt, of medicijnen uit dezelfde familie van medicijnen
- een familiegeschiedenis van het Stevens-Johnson-syndroom – als een naast familielid het syndroom heeft gehad, kan uw risico om het te krijgen verhoogd zijn
Er zijn ook specifieke genen geïdentificeerd die het risico op het Stevens-Johnson-syndroom bij bepaalde groepen mensen verhogen.
Chinezen met het HLA B1502-gen hebben bijvoorbeeld het Stevens-Johnson-syndroom ervaren na inname van carbamazepine, en allopurinol heeft het syndroom ook veroorzaakt bij Chinezen met het HLA B1508-gen.
Diagnose van het Stevens-Johnson-syndroom
Het Stevens-Johnson-syndroom moet worden gediagnosticeerd door een dermatoloog (huidspecialist).
Een diagnose is vaak gebaseerd op een combinatie van uw:
- symptomen
- fysiek onderzoek
- medische geschiedenis (inclusief eventuele medicatie die u onlangs heeft ingenomen)
Om de diagnose te bevestigen, kan een klein stukje huid worden verwijderd (biopsie) zodat het in een laboratorium kan worden getest.
Het Stevens-Johnson-syndroom behandelen
Als het Stevens-Johnson-syndroom wordt vermoed, wordt u of uw kind onmiddellijk voor behandeling doorverwezen naar het ziekenhuis.
Zonder behandeling kunnen de symptomen zeer ernstig worden en levensbedreigend zijn.
Ernstige gevallen van het Stevens-Johnson-syndroom moeten mogelijk worden behandeld in een intensive care unit (ICU) of verbrandt eenheid.
De eerste stap is om te stoppen met het innemen van medicijnen die het Stevens-Johnson-syndroom kunnen veroorzaken.
Maar het kan soms moeilijk zijn om te bepalen welke medicatie dit veroorzaakt, dus het kan worden aanbevolen om alle niet-essentiële medicatie te stoppen.
Behandeling ter verlichting van symptomen in het ziekenhuis kan zijn:
- sterke pijnstillers – om de pijn van ruwe delen van de huid te verlichten
- koele, vochtige kompressen die tegen de huid worden gehouden – dode huid kan voorzichtig worden verwijderd en een steriel verband kan over het aangetaste gebied worden aangebracht
- regelmatig een gewone (ongeparfumeerde) vochtinbrengende crème op de huid aanbrengen
- vervangende vloeistoffen – u kunt vocht en voeding krijgen via een buis die door uw neus en in uw maag wordt gevoerd (een nasogastrische buis)
- mondwater met verdoving of antiseptisch – om uw mond tijdelijk te verdoven en het slikken gemakkelijker te maken
- een korte kuur met corticosteroïdtabletten (lokale corticosteroïden) om huidontsteking onder controle te houden (alleen op advies van een specialist)
- antibiotica – bij bloedvergiftiging (sepsis) wordt vermoed
- oogdruppels of oogzalf – voor ooggerelateerde symptomen
Zodra de oorzaak van het Stevens-Johnson-syndroom is vastgesteld en met succes is behandeld (in het geval van een infectie) of gestopt (in het geval van medicatie), stopt de huidreactie. Na een paar dagen kan er een nieuwe huid gaan groeien.
Maar de tijd die nodig is om van het Stevens-Johnson-syndroom te herstellen, hangt af van hoe ernstig het is, en het kan soms vele weken of maanden duren voordat het volledig hersteld is. Het is normaal dat u zich enkele weken na het ontladen moe voelt en geen energie heeft.
Als de oorzaak een bijwerking op medicatie was, moet u die medicatie en mogelijk andere soortgelijke medicijnen voor de rest van uw leven vermijden.
De behandelend arts kan u hierover verder adviseren.
Complicaties van het Stevens-Johnson-syndroom
Aangezien het Stevens-Johnson-syndroom de huid en de slijmvliezen ernstig aantast, kan het een aantal complicaties veroorzaken.
Deze omvatten:
- huidveranderingen – als uw huid teruggroeit, kan deze ongelijkmatig van kleur zijn; minder algemeen, littekens kan gebeuren
- secundaire huidinfectie (cellulitis) – wat kan leiden tot verdere ernstige problemen, zoals bloedvergiftiging (sepsis)
- problemen met interne organen – organen kunnen ontstoken raken; bijvoorbeeld de longen (longontsteking)hart (myocarditis), nieren (nefritis) of lever (hepatitis), en de slokdarm kan ook vernauwd raken en littekens krijgen (slokdarmvernauwing)
- oogproblemen – de uitslag kan problemen met uw ogen veroorzaken die, in milde gevallen, irritatie kunnen zijn en droge ogen, of in ernstige gevallen kan leiden tot hoornvliesulceratie, uveïtis (ontsteking van de uvea, de middelste laag van het oog) en mogelijk blindheid
Problemen met de geslachtsorganen, zoals vaginale stenose (vernauwing van de vagina veroorzaakt door ophoping van littekenweefsel) en littekenvorming van de penis, is ook een mogelijke complicatie van het Stevens-Johnson-syndroom.
Stevens-Johnson-syndroom voorkomen
Als het Stevens-Johnson-syndroom is veroorzaakt door een bijwerking op een medicijn, moet u dit medicijn en andere soortgelijke medicijnen vermijden.
Andere familieleden willen misschien ook het gebruik van de medicatie vermijden als er een genetische gevoeligheid is binnen uw familie.
Als u in het verleden het Stevens-Johnson-syndroom heeft gehad en uw arts denkt dat u het risico loopt het in de toekomst weer te krijgen, wordt u gewaarschuwd om op de symptomen te letten.
Als u van Chinese, Zuidoost-Aziatische of Indiase afkomst bent, kunnen genetische tests worden aanbevolen voordat u medicijnen gebruikt waarvan bekend is dat ze een geassocieerd risico hebben om het Stevens-Johnson-syndroom te veroorzaken, zoals carbamazepine en allopurinol.
Testen zal helpen bepalen of u de genen (HLA B1502 en HLA B1508) draagt die in verband zijn gebracht met het syndroom bij het gebruik van deze medicijnen.