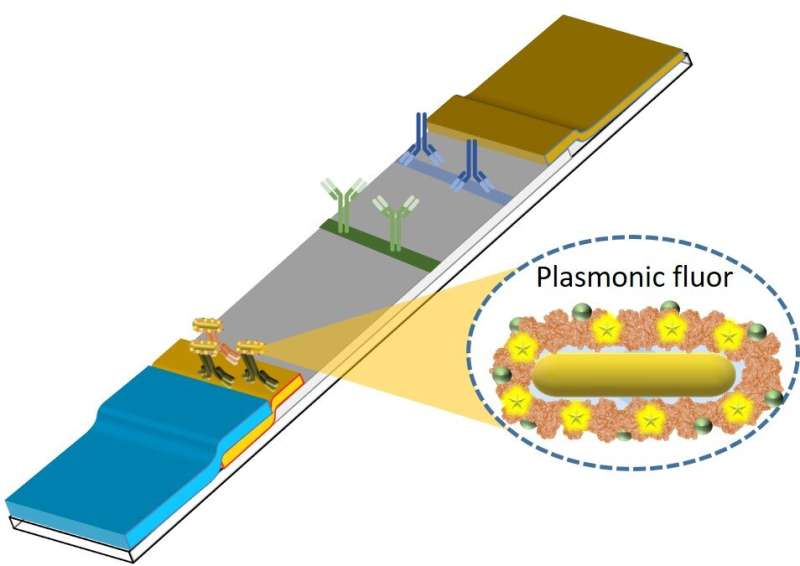
Plasmon-enhanced LFA’s (p-LFA’s) verbeteren goedkope, direct verkrijgbare snelle tests tot gevoeligheidsniveaus die artsen nodig hebben voor vertrouwen in testresultaten zonder dat laboratoriumgebaseerde bevestiging nodig is. Credits: Singamaneni-lab, Washington University in St. Louis
Toen Srikanth Singamaneni en Guy Genin, beide professoren werktuigbouwkunde en materiaalkunde aan de McKelvey School of Engineering aan de Washington University in St. Louis, eind 2019 een nieuwe samenwerking aangingen met onderzoekers van de School of Medicine, wisten ze niet wat de landschap van onderzoek naar infectieziekten stond op het punt drastisch te veranderen. In een vergaderruimte met uitzicht op Forest Park op een mooie herfstdag had het team één doel voor ogen: het aanpakken van het grootste infectieziekteprobleem waarmee de wereld op dat moment te maken had.
“Srikanth en ik hadden een visioen van een eenvoudig, kwantitatief diagnostisch hulpmiddel, dus kwamen we in contact met artsen voor infectieziekten hier bij WashU en vroegen hen: ‘Wat zijn de belangrijkste vragen die kunnen worden beantwoord als je goedkoop heel gedetailleerde informatie kunt krijgen bij de point of care?'”, aldus Genin, de Harold en Kathleen Faught Professor of Mechanical Engineering.
“Greg Storch vertelde ons dat een van de belangrijkste uitdagingen op het gebied van infectieziekten het vinden van een manier is om snel te achterhalen of een patiënt een bacteriële infectie heeft en antibiotica moet krijgen of een virale infectie heeft, waarvoor antibiotica niet effectief zullen zijn. .”
Storch, MD, de Ruth L. Siteman Professor of Pediatrics aan de School of Medicine, was geïnteresseerd in ziekten die de meeste mensen regelmatig treffen – verkoudheid, keelontsteking of griep – maar die niet zoveel onderzoeksaandacht kregen als zeldzamere ziekten. “Zelfs met grote vorderingen die zijn gemaakt in de diagnostiek van infectieziekten, is er nog steeds een niche voor tests die eenvoudig, snel en gevoelig zijn,” zei Storch. “Het zou bijzonder krachtig zijn als ze kwantitatieve informatie zouden kunnen verschaffen. Tests met deze kenmerken zouden kunnen worden gebruikt in geavanceerde laboratoria of in het veld.”
Voortbouwend op zijn jarenlange ervaring in het ontwikkelen van nanomaterialen voor toepassingen in de biologie en geneeskunde, probeerde Singamaneni, de Lilyan & E. Lisle Hughes Professor, deze beperkingen in diagnostische tests op het zorgpunt te overwinnen. Singamaneni en zijn laboratorium ontwikkelden ultraheldere fluorescerende nanolabels, plasmonic-fluors genaamd, die snel konden worden geïntegreerd in een gemeenschappelijk testplatform, de laterale flow assay (LFA).
Plasmon-enhanced LFA’s (p-LFA’s) verbeteren goedkope, direct verkrijgbare snelle tests tot gevoeligheidsniveaus die artsen nodig hebben voor vertrouwen in testresultaten zonder dat laboratoriumgebaseerde bevestiging nodig is.
Volgens bevindingen gepubliceerd op 2 februari in Natuur Biomedische Technologie, zijn de p-LFA’s van het team 1000 keer gevoeliger dan conventionele LFA’s, die resultaten laten zien via een visueel kleur- en fluorescentiesignaal op de strip. Wanneer ze worden geanalyseerd met behulp van een fluorescentiescanner, zijn p-LFA’s ook aanzienlijk sneller dan laboratoriumtests volgens de gouden standaard, en leveren ze resultaten op in slechts 20 minuten in plaats van enkele uren, met vergelijkbare of verbeterde gevoeligheid. De p-LFA’s kunnen concentraties van eiwitten detecteren en kwantificeren, waardoor ze bacteriële en virale infecties kunnen detecteren, evenals markers van ontsteking die wijzen op andere ziekten.
“Plasmonic-fluors zijn samengesteld uit metalen nanodeeltjes die dienen als antennes om het licht naar binnen te trekken en de fluorescentie-emissie van moleculaire fluoroforen te versterken, waardoor het een ultrahelder nanodeeltje wordt”, legt Singamaneni uit.
“Onze p-LFA’s kunnen zelfs zeer kleine concentraties van antilichamen en antigenen, typische markers van infectie, oppikken en clinici duidelijke, snelle resultaten geven zonder de noodzaak van gespecialiseerde apparatuur. Voor kwantitatieve tests die verder gaan dan de initiële screening, kan dezelfde LFA-strip worden gebruikt. gescand met een fluorescentielezer, waardoor snelle en ultragevoelige colorimetrische en fluorometrische detectie van ziektemarkers mogelijk is met slechts één test.”
“Het is alsof je het volume hoger zet op standaard kleurveranderende teststrips. In plaats van een vage lijn te krijgen die alleen een positief of negatief resultaat aangeeft, geven de nieuwe p-LFA’s duidelijkere resultaten met minder deeltjes, waardoor je van simpelweg ‘ja of Nee?’ tot precies ‘hoeveel?’ met behulp van een goedkope, draagbare scanner’, zegt Jeremiah Morrissey, onderzoeksprofessor anesthesiologie bij de afdeling Klinisch en Translationeel Onderzoek aan de School of Medicine. Morrissey is co-auteur van de nieuwe studie en een langdurige medewerker van het Singamaneni-lab.
Deze verbeterde testcapaciteit heeft duidelijke voordelen voor een bevolking die nu maar al te bekend is met de behoefte aan snelle en betrouwbare testresultaten en het risico van fout-negatieven.
“Toen we dit probleem in 2019 aannamen, dachten we dat onze grootste uitdaging zou zijn om voldoende monsters van zieke mensen te krijgen”, herinnert Genin zich. “Waar ter wereld konden we een enorme reeks monsters vinden van patiënten van wie de symptomen zorgvuldig waren gedocumenteerd en van wie de diagnose werd geverifieerd door trage en dure PCR-tests?” Binnen een paar maanden zou COVID-19 dat obstakel uit de weg ruimen en tegelijkertijd een hele reeks nieuwe uitdagingen en kansen introduceren.
“De pandemie was een grote verandering voor ons, zoals het voor iedereen was”, zegt eerste auteur Rohit Gupta, die aan de p-LFA-studie werkte als een afgestudeerde student in het laboratorium van Singamaneni en nu een senior wetenschapper is bij Pfizer. “We moesten afstappen van onze oorspronkelijke focus op het onderscheiden van virussen en bacteriën, maar het bleek een kans te zijn om praktische wetenschap te bedrijven met echte inzet. We werkten samen met epidemiologen om monsters te krijgen voor testen, met diagnostici om onze test te vergelijken met wat beschikbaar was, en met clinici om inzicht te krijgen in de werkelijke behoeften aan patiëntenzorg.”
Input van de gehele samenwerking hielp Gupta en Singamaneni bij het verfijnen van het ontwerp van de p-LFA’s, die uiteindelijk 95% klinische gevoeligheid en 100% specificiteit voor SARS-CoV-2-antilichamen en -antigenen bereikten. Genin beschreef de resultaten als verbluffend.
“We wisten niet dat het zo goed zou werken”, zei hij. “We wisten dat het goed zou zijn, maar we wisten niet dat deze test van $ 1 met een uitleesapparaat van $ 300 zoveel beter zou zijn – 10 keer beter – dan de stand van de techniek die we allemaal gebruikten tijdens de COVID-pandemie.”
Nu ze hebben bewezen dat p-LFA’s de standaard laboratoriumtests kunnen overtreffen wat betreft gevoeligheid, snelheid, gemak en kosten voor één ziekte, wil het team nieuwe toepassingen voor de technologie ontwikkelen, waaronder het terugkeren naar hun oorspronkelijke doel om bacteriële versus virale infecties te identificeren. en hun diagnostisch hulpmiddel in handen krijgen van artsen over de hele wereld.
De p-LFA-technologie is in licentie gegeven aan Auragent Bioscience LLC door het Office of Technology Management van Washington University. Singamaneni en Morrissey behoren tot de medeoprichters van Auragent, een startup van WashU.
“We verwachten dat p-LFA’s in de komende één tot twee jaar commercieel verkrijgbaar zullen zijn”, zei Singamaneni. “Op dit moment werken we aan het verbeteren van onze draagbare scannertechnologie, die een gevoeliger, fluorescerend leesvermogen aan de teststrips toevoegt naast de kleurverandering die met het blote oog kan worden gezien. We denken dat we die kosten kunnen krijgen tot een punt waarop het toegankelijk is voor landelijke klinieken in de VS en in het buitenland, wat een van onze oorspronkelijke doelen was.”
“We zijn ook enthousiast over het potentieel om veel meer ziekten dan COVID te detecteren, mogelijk met behulp van een huidpleister die een pijnloos monster kan nemen”, voegde Singamaneni toe. “Deze technologie heeft het potentieel om een groot aantal ziekten te detecteren, variërend van soa’s tot luchtweginfecties en meer, evenals cytokines die wijzen op ontstekingen die worden gezien bij aandoeningen zoals reumatoïde artritis en sepsis.”
Meer informatie:
Rohit Gupta et al, Ultrasensitieve laterale-flow assays via plasmonisch actieve antilichaam-geconjugeerde fluorescerende nanodeeltjes, Natuur Biomedische Technologie (2023). DOI: 10.1038/s41551-022-01001-1
Tijdschrift informatie:
Natuur Biomedische Technologie
Aangeboden door de Washington University in St. Louis